Почему чрезмерное употребление алкоголя приводит к ожирению печени
Употребление алкоголя даже в течение нескольких дней может привести к ожирению печени (стеатозу), при котором обнаруживаются гепатоциты (печеночные клетки) с макровезикулами триглицеридов. Стеатоз предрасполагает людей, которые продолжают пить, к фиброзу и циррозу печени.
Риск цирроза увеличивается пропорционально при употреблении 30 граммов алкоголя или более в день. Самый высокий риск связан с потреблением 120 граммов алкоголя или более в день.

Существуют и другие факторы, которые ускоряют прогрессирование алкогольного заболевания печени:
- женский пол;
- генетические особенности;
- избыточный вес;
- заражение вирусами гепатита В и С;
- табак и др.
Алкогольная болезнь печени представляет широкий спектр, начиная от простого ожирения печени и заканчивая наиболее тяжелыми формами заболеваний печени, включая алкогольный гепатит, цирроз и гепатоцеллюлярную карциному.
Это разные стадии, которые могут одновременно присутствовать у одного и того же человека.
Кроме того, они могут быть связаны с различными гистологическими изменениями, которые имеют разную степень специфичности для алкогольной болезни печени (ALD), включая наличие телец Мэллори, мегамитохондрий, перивенулярного и/или перисинусоидального фиброза и склерозирующего гиалинового некроза.
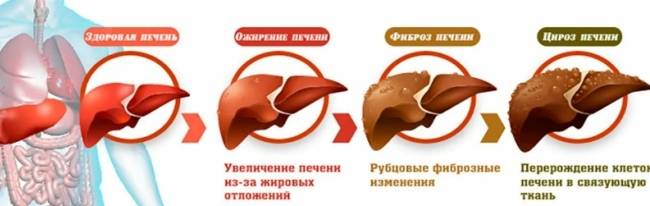
Ожирение печени (ранняя реакция на употребление алкоголя) развивается у большинства пьющих; умеренный стеатоз наблюдается в гепатоцитах зоны 3 (перивенулярной), он также может поражать зону 2 и даже гепатоциты в зоне 1 (перипортальной), когда повреждение печени более серьезное. Только около 30% пьющих людей развивают более серьезные формы ALD, такие как фиброз и цирроз.
Простое ожирение печени обычно протекает бессимптомно и самоограничивается и может быть полностью обратимым при воздержании от 4 до 6 недель. Однако некоторые исследования показывают, что прогрессирование фиброза составляет от 20 до 40%, и в этих случаях от 8 до 20% могут прогрессировать до цирроза, несмотря на воздержание.
Фиброз начинается в перивенулярной области и зависит от количества выпитого алкоголя. Перивенулярный фиброз встречается у 40-60% пациентов, которые употребляют более 40-80 граммов в день в среднем в течение двадцати пяти лет. Перивенулярный склероз был идентифицирован как важный и независимый фактор риска прогрессирования повреждения печени до фиброза или цирроза, который может быть микроузловым, но иногда может быть микронузловым и макроузловым.
У подгруппы пациентов с ОЛП развивается тяжелый алкогольный гепатит (АГ), прогноз которого в краткосрочной перспективе значительно ухудшается. АГ варьируется от легких до тяжелых травм и травм, угрожающих жизни, и обычно проявляется остро при хроническом поражении печени. Истинная распространенность неизвестна, но гистологические исследования пациентов с ALD предполагают, что АГ может присутствовать у 10-35% госпитализированных пациентов с алкоголизмом.
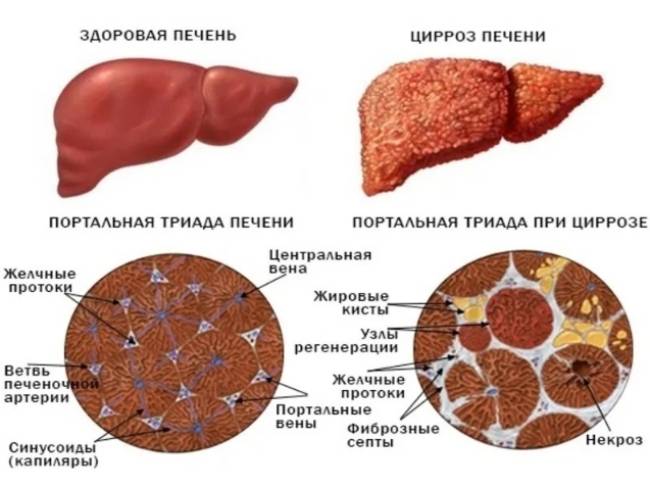
В этих случаях цирроз развивается до 50%. Вероятность прогрессирования АГ выше среди тех, кто продолжает злоупотреблять алкоголем. Воздержание от алкоголя небольшими сериями не гарантирует полного выздоровления. Только у 27% пациентов с абстиненцией наблюдалась гистологическая нормализация, в то время как у 18% прогрессировал цирроз; у остальных пациентов была стойкая ГК, когда она наблюдалась более 18 месяцев.
Вероятность развития прогрессирующего заболевания печени, вызванного алкоголем, не полностью зависит от дозы. Существует несколько выявленных факторов риска, которые влияют на риск развития и прогрессирования заболевания печени.
Количество выпитого алкоголя (независимо от типа употребляемого алкогольного напитка) является наиболее важным фактором риска развития ALD. Существует значительная корреляция между потреблением алкоголя на душу населения и распространенностью цирроза. Тот факт, что только около 35% чрезмерно пьющих людей развивают тяжелую ALD, указывает на то, что они вовлечены в другие факторы риска.
Статья обновлена: 12.09.2022
Внимание! Информация представленная в статье носит ознакомительный характер. Материалы статьи не призывают к самостоятельному лечению. Только квалифицированный врач может поставить диагноз и дать рекомендации по лечению исходя из индивидуальных особенностей конкретного пациента.